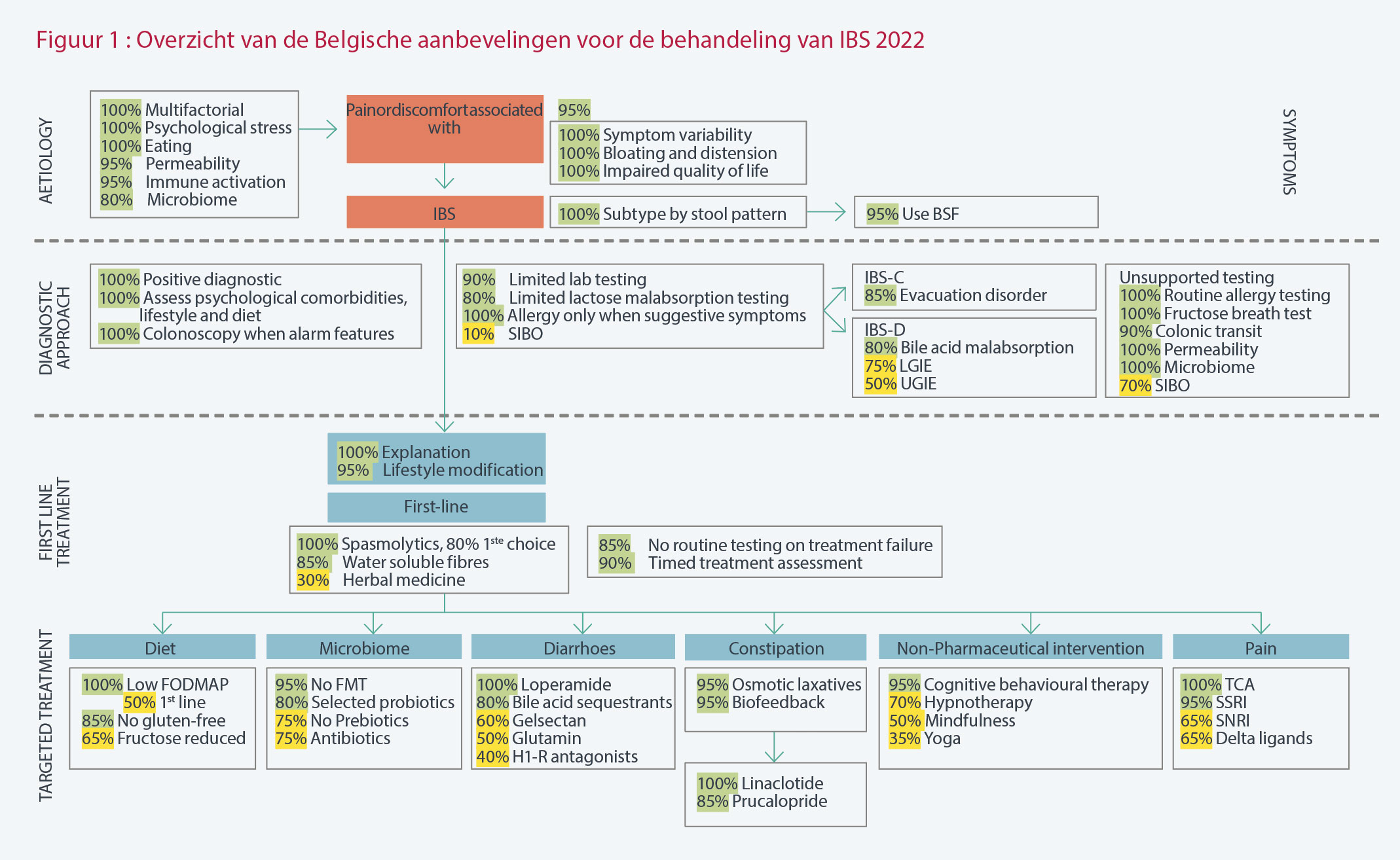
Ter gelegenheid van de ‘post graduate cursus’ van de Belgian Week of GastroEnterology (BWGE), presenteerde professor Sébastien Kindt (VUB) de aanbevelingen waarover de leden van de Belgian IBS consensus group het eens werden in verband met de behandeling van het prikkelbaredarmsyndroom. DL

Het prikkelbaredarmsyndroom (IBS in het Engels), ook wel ‘functionele colopathie’ of ‘prikkelbare darm’ genoemd, is een goedaardige en frequente, maar echte digestieve ziekte. Ze wordt te vaak verwaarloosd, terwijl ze soms een zware impact heeft op de levenskwaliteit. Volgens de vierde versie van de criteria van Rome (Rome IV) berust de diagnose van IBS op de aanwezigheid van buikpijn gedurende minstens 6 maanden. De pijn is in de afgelopen drie maanden minstens een dag per week aanwezig. De pijn moet geassocieerd zijn met minstens 2 van de volgende criteria: een verband tussen pijn en defecatie, een wijziging van de ontlastingsfrequentie, een wijziging van de consistentie van de stoelgang beoordeeld met behulp van de Bristol Stoelgangschaal.
Naar schatting 5 tot 15% van de volwassen bevolking zou lijden aan het prikkelbaredarmsyndroom, drie keer meer vrouwen dan mannen. De diagnose wordt doorgaans gesteld tussen 30- en 40-jarige leeftijd. Naargelang de geassocieerde darmtransitstoornissen is het mogelijk 4 klinische vormen te onderscheiden: IBS met voornamelijk diarree (IBS-D), IBS met voornamelijk constipatie (IBS-C), gemengde IBS met afwisselend diarree en constipatie (IBD-M) en niet-gedefinieerde IBS (IBS-U), d.w.z. zonder duidelijke transitstoornis.
De aanbevelingen
Op het niveau van de etiologie en de impact van deze aandoening, zijn de meeste panelleden het er over eens dat de oorsprong van IBS multifactorieel is. Fysiopathologische mechanismen spelen een rol, zoals de darmpermeabiliteit, de samenstelling van de microbiota, immunologische mechanismen, bepaalde voedselintoleranties, stress en andere psychologische aandoeningen. Zeker is ook dat de levenskwaliteit van patiënten op verschillende manier verstoord wordt.
De intensiteit en de frequentie van de symptomen kunnen enorm variëren van persoon tot persoon. Maar de diagnose kan in de meeste gevallen gesteld worden op basis van de historiek en het klinisch onderzoek van de patiënt. Dit wordt geval per geval aangevuld met laboratoriumonderzoeken. Uiteraard mogen we bij alarmsignalen niet aarzelen een colonoscopie uit te voeren.
Qua voeding is de systematische opsporing van een eventuele voedselallergie niet nuttig. Het nut van de opsporing van een lactose-intolerantie is beperkt. Wij adviseren niet om over te schakelen op een glutenvrij dieet. De doeltreffendheid van een FODMAP-arm dieet (Fermentable Oligo, Di, Monosaccharides And Polyols) is wel aangetoond.
Vóór een behandeling wordt ingesteld, moet de arts de aandoening en de therapeutische strategie uitleggen aan de patiënt. Wijzigingen van de levensstijl zijn doeltreffend als eerste interventie, net als oplosbare vezels. Qua behandeling worden spasmolytica aanbevolen; simeticon in monotherapie heeft geen bewezen effect.
Voor de behandeling van de diarree bij IBS is de doeltreffendheid aangetoond van galzuurchelatoren, loperamide en H1-receptoragonisten.
In geval van constipatie zijn osmotische laxeermiddelen doeltreffend. Prucalopride en linaclotide zijn doeltreffend in geval van ernstige constipatie of constipatie die niet reageert op de eerste behandeling, en biofeedback bij een vermoeden of bewijs van dyssynergische defecatie.
Het is niet nuttig om in alle gevallen van IBS de darmpermeabiliteit te testen. Het heeft ook geen zin om systematisch de samenstelling van het microbioom te analyseren. Het nut van bepaalde probiotica is wel aangetoond.
Voor de behandeling van de pijn bij IBS kan gebruikgemaakt worden van tricyclische antidepressiva of serotonineheropnameremmers (SSRI’s). Centraal werkende opioïden zijn niet doeltreffend.